ניתוח אפילפסיה הוא ניתוח מוח שמטרתו העקרית היא לנתק או לנטרל את המוקד במוח הגורם להתקפי הפרכוס מהמוח הבריא ולהפסיק את התקפי האפילפסיה. ניתוח אפילפסיה הוא אפשרות טיפול עבור אנשים עם אפילפסיה שההתקפים שלהם אינם נשלטים בצורה מספקת באמצעות תרופות.
פרופ׳ שטראוס המנהל את המחלקה הנוירוכירורגית באיכילוב ואת היחידה לנוירוכירורגיה תפקודית מתמחה בניתוחי אפילפסיה מזה למעלה מעשור. לפרופ' שטראוס יש נסיון של מאות מקרים. הניתוחים מבוצעים באיכילוב בטכנולוגיות המתקדמות בעולם. כולל ניתוחי לייזר LITT לצריבת מוקדים אפילפטיים וניתוחים רובוטיים להשתלת קוצבים מוחיים.
לקביעת פגישת ייעוץ עם פרופ׳ שטראוס >>
רקע
אפילפסיה (הנקראת בעברית 'כפיון', אך ידועה יותר כמחלת הנפילה) היא הפרעה נוירולוגית המתבטאת בהתקפים פרכוסיים. התקף אפילפטי הוא אירוע חולף שנגרם מהפרעה בפעילות החשמלית התקינה של המוח. סוג ההתקף יקבע בהתאם לאזור המוחי הגורם להתקף. גם בהתאם לאופי התפשטות הפעילות החשמלית הבלתי תקינה לאזורים סמוכים.
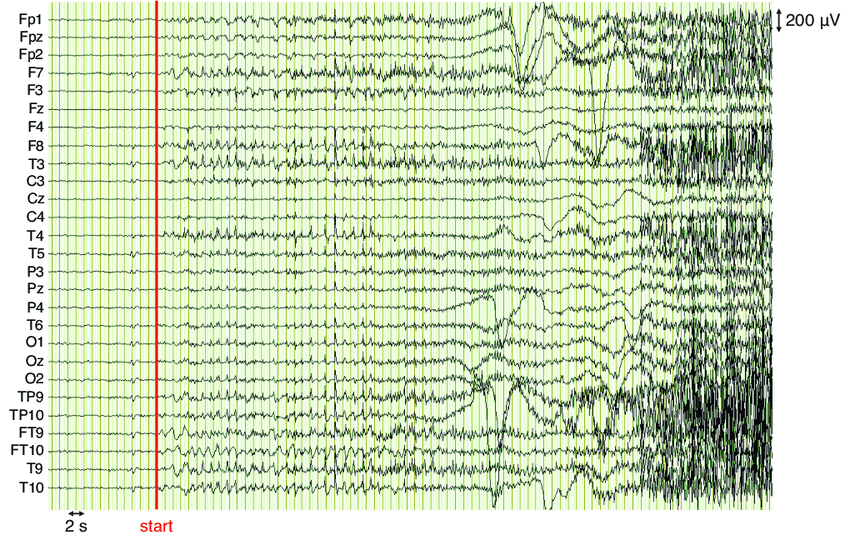
האבחנה של המחלה היא קלינית בעיקרה. היא מתבצעת על ידי נוירולוג שיעזר בבדיקות עזר לניטור הפעילות החשמלית במוח (EEG ), ולהדמיית מבנה המוח (MRI).
הטיפול העיקרי באפילפסיה הוא בעיקרו בתרופות אנטי-אפילפטיות. אולם עבור חולים שההתקפים שלהם נשארים עמידים לטיפול תרופתי קיימת אפשרות להתערבות ניתוחית. את הניתוח מבצע נוירוכירורג המתמחה בתחום על מנת לרפא או להביא להטבה משמעותית בתדירות ועצמת הפירכוסים. לפני ששוקלים ניתוח אפילפסיה, המטופלים עוברים הערכה מקיפה. מדובר על תהליך שעשוי לכלול ניטור וידאו-EEG, מחקרי הדמיה כגון MRI, בדיקות נוירופסיכולוגיות ובדיקות מיוחדות אחרות. כל זאת כדי לאתר את המיקום והגורם להתקפים ולהעריך את הסיכונים יתרונות הניתוח.
הצלחת ניתוח אפילפסיה תלויה בגורמים שונים. לרבות סוג ומיקום ההתקפים, נוכחות של הפרעות מוחיות מבניות כלשהן, ומומחיות הצוות הניתוחי. בסך הכל, ניתוח אפילפסיה יכול להיות יעיל ביותר בהפחתת תדירות ההתקפים. הניתוח יכול גם לשפר את איכות החיים של חולים רבים שלא הגיבו לתרופות. עם זאת, הוא אינו מתאים לכל אחד. ההחלטה לעבור ניתוח צריכה להיעשות בהתייעצות עם צוות מקיף לטיפול באפילפסיה.
הערכה טרום ניתוחית לפני ניתוח אפילפסיה:
ההערכה הטרום ניתוחית לפני ניתוח אפילפסיה היא תהליך הערכה יסודי. הוא נערך על מנת לקבוע אם המטופל הוא מועמד מתאים לניתוח, ואם כן, לזהות את הגישה הניתוחית המתאימה ביותר. בתהליך זה מעורב צוות רב תחומי של מומחים. כולל נוירולוגים, נוירוכירורגים, נוירורדיולוגים, נוירופסיכולוגים ואחיות מתמחות. העיבוד כולל בדרך כלל מספר מרכיבי מפתח:
היסטוריה ובדיקות הדמיה מוחיות
- היסטוריה רפואית מקיפה ובדיקה גופנית: השלב הראשון בעיבוד כולל איסוף מידע מפורט על היסטוריית ההתקפים של המטופל. כולל סוג ההתקפים, תדירות, משך, טריגרים ותגובה לתרופות. בדיקה גופנית יסודית מבוצעת גם כדי להעריך את התפקוד הנוירולוגי ולזהות כל סימן של הפרעות מוחיות בסיסיות.
- ניטור וידאו-EEG: ניטור וידאו-אלקטרואנצפלוגרפיה ממושך (EEG) חיוני ללכידה ואפיון ההתקפים של המטופל. זה עשוי להיות כרוך בכניסה ליחידה לניטור אפילפסיה (EMU) למשך מספר ימים או שבועות. במהלכם פעילות ה EEG מתועדת באופן רציף. זאת בזמן שהמטופל מנוטר בווידאו כדי לתאם אירועים קליניים עם שינויים אלקטרוגרפיים במוח.
בדיקות הדמייה מוחית
- בדיקות הדמייה מוחית: סריקות תהודה מגנטית (MRI) וטומוגרפיה ממוחשבת (CT). אלו משמשות כדי להמחיש את מבנה המוח כדי שנוכל לזהות כל חריגות. כגון גידולים, מומים בכלי דם או אזורים של דיספלזיה בקליפת המוח. עשוי להיות קשור לאפילפסיה של החולה. טכניקות הדמיה מתקדמות, כגון MRI פונקציונלי (fMRI) וטומוגרפיה פליטת פוזיטרונים (PET), עשויות לשמש גם כדי למקם את מיקוד ההתקפים ולמפות אזורי מוח רהוטים.
- הערכה נוירופסיכולוגית: בדיקות נוירופסיכולוגיות נערכות כדי להעריך תפקוד קוגניטיבי, זיכרון, שפה והיבטים אחרים של תפקוד המוח. אלו עלולים להיות מושפעים מאפילפסיה או התערבות כירורגית. הערכה זו מסייעת לזהות סיכונים ויתרונות פוטנציאליים של ניתוח. כך נוכל להנחות קבלת החלטות לגבי מועמדות ניתוחית ותוצאות לאחר הניתוח.
- בנוסף נערכת הערכה מקיפה של גורמים פסיכו-סוציאליים. זאת על מנת להעריך את מערכת התמיכה החברתית והיכולת להתמודד עם אתגרי ניתוחי אפילפסיה. ובסיום עם החלמה לאחר הניתוח.
ניטור ומיפוי
- ניטור EEG פולשני – SEEG: במקרים מסוימים, ייתכן שיהיה צורך בניטור EEG תוך גולגולתי. כך נוכל למקם במדויק את מוקד ההתקף ולהעריך את הקשר שלו לאזורי מוח רהוטים. זה עשוי להיות כרוך במיקום של רשתות תת-דוראליות (Grid), או אלקטרודות עומק עדינות. אותן נשתיל בצורה מדוייקת ישירות לתוך האזורים החשודים במוח (אלקטרודות סטריאו-אלקטרואנצפלוגרפיה – SEEG). זאת כדי שנוכל לתעד פעילות EEG ברזולוציה מרחבית גדולה יותר.
- מיפוי פונקציונלי: טכניקות מיפוי תפקודי, כגון גירוי אזורים במוח באמצעות גירוי חשמלי ישיר. אתה אלה אנו עשויים לבצע במהלך ניטור EEG פולשני. זאת על מנת שנוכל לזהות אזורי מוח קריטיים האחראים לתפקודים חיוניים כגון שליטה מוטורית, שפה ועיבוד חושי.
- הערכה פסיכיאטרית וחברתית: אנו מבצעים הערכה מקיפה של גורמים פסיכיאטריים ופסיכו-סוציאליים. זאת על מנת להעריך את בריאותו הנפשית של המטופל, מערכת התמיכה החברתית ויכולתו להתמודד עם אתגרי ניתוחי אפילפסיה והחלמה לאחר הניתוח.
על ידי שילוב מידע ממרכיבים שונים אלה של הבדיקה, צוות ניתוחי האפילפסיה מתכנן תוכנית טיפול אישית המותאמת לצרכיו ונסיבותיו של המטופל. זה עשוי לכלול המלצות לכריתה כירורגית, טיפול בגירוי עצבי או התערבויות אחרות שמטרתן להפחית את תדירות ההתקפים ולשפר את איכות החיים.
קיימים מספר סוגי ניתוחים לאפילפסיה עמידה לטיפול תרופתי:
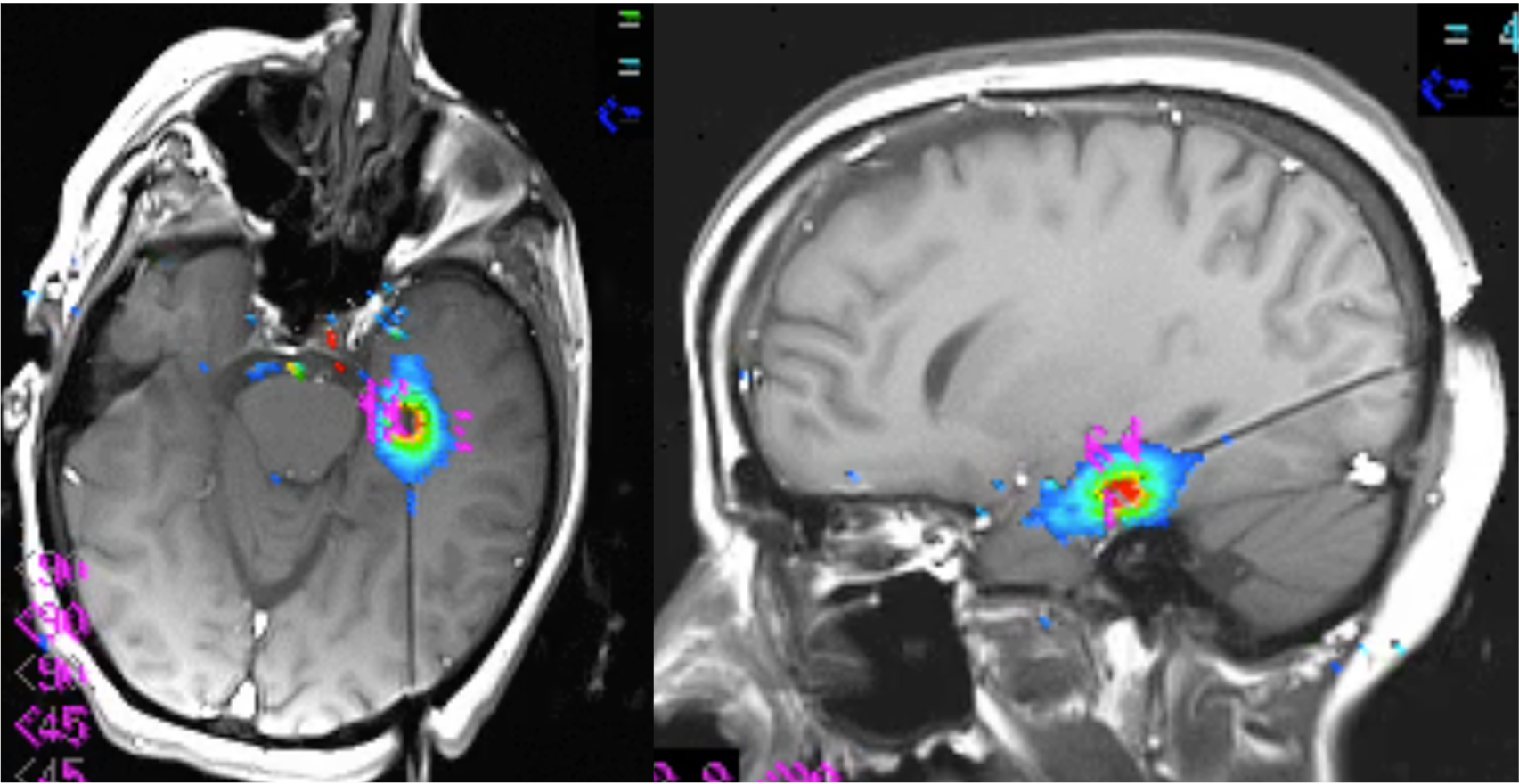
כריתת מוקד – בחולים הסובלים מאפילפסיה מוקדית, בה ניתן לזהות מוקד ברור הגורם להתקף, ניתן לשקול ביצוע ניתוח לכריתת המוקד האפילפטי. ניתוח זה יכול בסוגים מסויימים של אפילפסיה להביא לריפוי מלא. בסוגים אחרים, הוא יכול להביא לשיפור משמעותי בהתקפים. ניתוחים אלו מתבצעים בד״כ באמצעות קרניוטומיה ושימוש באמצעים טכנולוגיים תוך ניתוחיים מתקדמים. ניתן כיום לבצע את הניתוח גם בגישה זעיר פולשנית באמצעות לייזר מונחה MRI.
כתבה בהארץ על ניתוח לכריתת מוקד>>
נוירומודולציה
בחולים הסובלים מאפילפסיה כללית בה לא ניתן לזהות מוקד ברור. או בחולים הסובלים מאפילפסיה מוקדית אך אינם מועמדים לניתוח לכריתת המוקד. ניתן לבצע ניתוחים שמטרתם להוריד את תדירות ועצמת ההתקפים או למנוע את התפשטותם בין חלקי המוח. ניתוחים אלו מוגדרים כפליאטיביים, מכיוון שאינם מכוונים לריפוי אלא להקלה בסימפטומים.
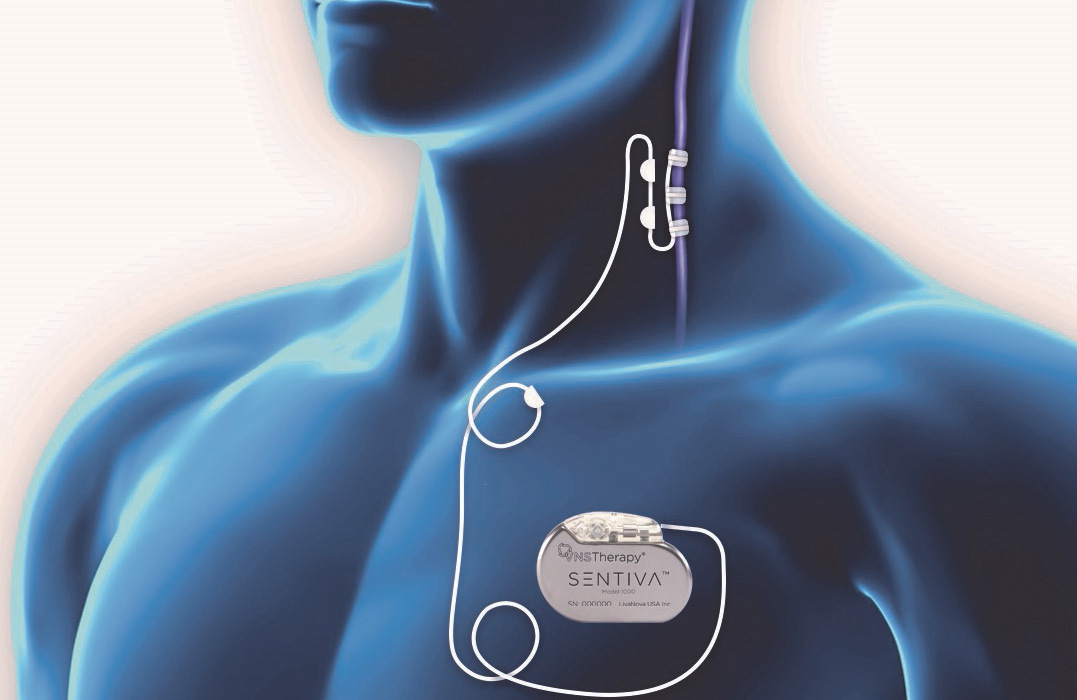
גירוי עצב הואגוס
VNS בניתוח זה מושתלת אלקטרודה על עצב הואגוס בצוואר. היא מחוברת לקוצב המושתל מתחת לעור בבית החזה. המכשיר מספק פולסים חשמליים עדינים לעצב הואגוס כדי להפחית התקפים.
גירוי מוחי עמוק
DBS : השתלת אלקטרודות בצורה סטריאוטקטית מדוייקת בגרעין התלמוס במוח. היא מחוברות לקוצב המושתל בבית החזה. הקוצב מספק גירוי חשמלי כדי לווסת פעילות מוחית לא תקינה. כך הוא מונע מההתקפים להתפשט במוח.
גירוי עצבי רספונסיבי
RNS : זוהי גישה חדשה יותר הכוללת השתלת אלקטרודות לתוך המוקד האפילפטי במוח. האלקטרודות מחוברות לקוצב בעל יכולת לעקוב באופן רציף אחר פעילות המוח ולספק גירוי חשמלי כדי להפריע לפעילות ההתקפים כשהיא מתחילה.
למידע נוסף על טיפול באמצעות השתלת קוצבים לאפילפסיה עמידה במאמר הבא >>
או במאמר הבא על השתלת קוצב וגאלי VNS חדיש מותאם אישית מדגם SENTIVA>>
ההתאמה לניתוח נקבעת רק לאחר הערכה רפואית על ידי נוירולוג ונוירוכירורג המומחים לאפילפסיה. לפני קבלת החלטה על ניתוח מתבצעת בדרך כלל הערכה הכוללת בדיקה נוירולוגית, הערכת תגובה לתרופות, הערכה נוירופסיכולוגית, בדיקות הדמיה של המוח. מטרת ההערכה היא לזהות מי צפוי להפיק תועלת מהטיפול.
אם אתה או בן משפחה מתמודדים עם מחלת האפילפסיה ושוקלים אפשרות של ניתוח, ניתן לקבוע פגישת ייעוץ עם פרופ׳ שטראוס.
